Прием антибиотиков
Как правильно принимать назначенные врачом антибиотики, чтобы добиться максимальной эффективности терапии без побочных эффектов и нарушения функции кишечника.
- Вам назначили принимать антибиотики
- Наиболее частые факторы риска антибиотикоассоциированной диареи
- Влияние антибиотиков на слизистую толстой кишки
- Какие представители нормальной микрофлоры старадют больше при приеме антибиотиков
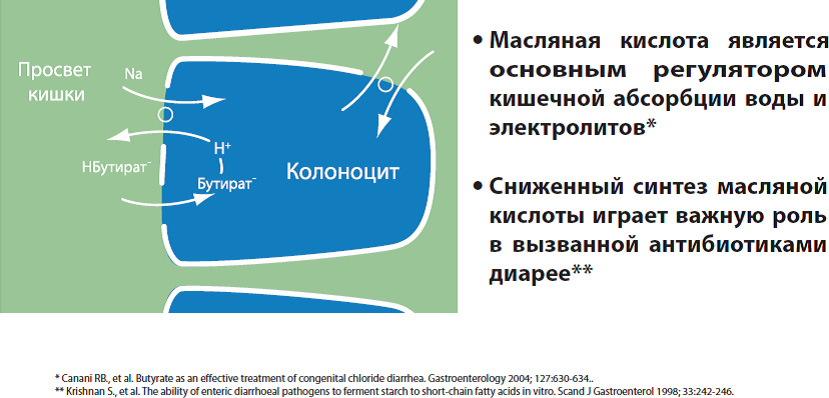
- Масляная кислота - основной регулятор водно-электролитного баланса с толстой кишке
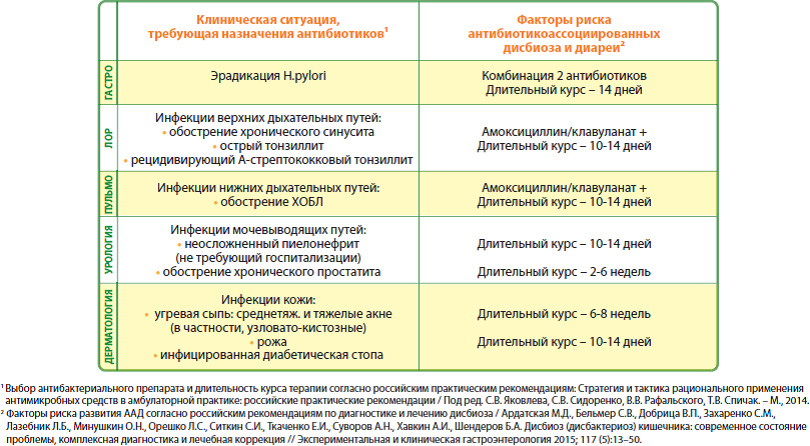
- Клинические ситуации, когда возникает максимальный риск антибиотикоассоциированной диареи и требуется ее обязательная профилактика
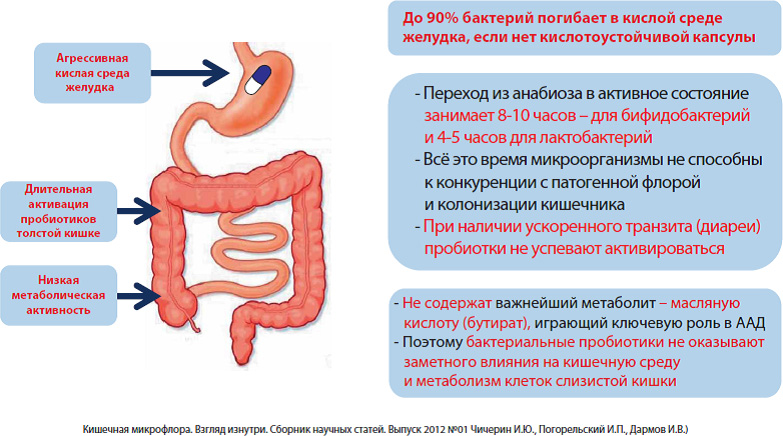
- Проблемы применения традиционнных прибиотиков, содержащих бифидо- и лактобактерии
- Пройдите тест! Определите есть ли у Вас риск возникновения симптомов кишечной диспепсии при приеме антибиотиков?
Антибиотики – мощное оружие против бактерий - возбудителей заболеваний инфекционной природы, которое позволяет устранить причину болезни. При ряде заболеваний они просто жизненно необходимы. От того насколько правильно Вы будете принимать антибиотики, соблюдая все необходимые предписания врача, будет зависеть успех лечения. В противном случае, заболевание может принять затяжное, хроническое течение или перейти в осложненную форму, и потребовать более серьезного, в том числе хирургического лечения.
Как правильно принимать антибиотики?
1. Принимайте антибиотики только в дозе назначенной врачом. Уменьшение дозы приводит к снижению эффективности лечения.
2. Антибиотики нужно принимать через равные промежутки времени. В инструкции к препарату указывается кратность приема. Если указано, что лекарство нужно принимать 2 раза в сутки, значит, что делать это нужно через каждые 12 часов, к примеру, в 8 утра и 8 вечера. Если 3 раза в сутки — значит, через каждые 8 часов, если 4 раза в сутки — через каждые 6 часов. Это нужно для поддержания адекватной концентрации антибиотика, при которой гибнет возбудитель болезни. Это не таблетки от головной боли, которые сегодня можно выпить, а завтра — нет. Однократный прием или пропуски в приеме лекарства не помогут излечить заболевание, но могут способствовать тому, что возбудитель заболевания станет нечувствительным к этому препарату.
NB! Чтобы избежать пропуска приема антибиотика, используйте следующие простые правила:
- принимайте антибиотики в то же время, когда вы выполняете какое-то регулярное действие, например, чистите зубы или едите. При этом следует выяснить, когда нужно принимать лекарство — до или после еды;
- после каждого приема делайте отметку в дневнике или календаре;
- установите напоминание в мобильном телефоне или компьютере.
3. Эффект от приема антибиотика должен появиться в течение 3-х суток. Если после начала приёма антибиотика в течение 3 дней уменьшаются симптомы заболевания: нормализуется температура тела, уменьшается степень слабости, кашель, одышка и т.д., то это означает что АНТИБИОТИК ДЕЙСТВУЕТ на бактерии, и он эффективен. Если состояние не улучшилось, обратитесь к врачу — нужно сменить препарат.
4. Вы должны принять весь курс антибиотиков. Если врач прописал лекарство на 10 дней, то Вы должны принимать его полных 10 дней, даже если почувствовали себя намного лучше, чем в начале лечения. Если прекратить прием антибиотика до срока, некоторые микробы могут выжить в организме и продолжат размножаться. Это может привести к другой инфекции или «мутации» бактерий в новую форму, которая будет устойчива к лечению, и что может привести к развитию осложнений.
5. Если при приеме антибиотика появились побочные эффекты (аллергическая сыпь, тошнота, рвота или что-то другое), обратитесь к врачу, препарат нужно либо заменить, либо дополнительно принимать лекарства, которые бы устранили неприятное состояние (к примеру, противоаллергические препараты).
Антибиотики и кишечник
Антибиотикотерапия, являясь несомненным достижением медицины середины двадцатого века, позволила справиться со многими тяжелыми инфекциями, но оказалась отнюдь не безобидным методом лечения. Терапия антибиотиками может сопровождаться различными побочными реакциями, частота которых зависит от вида антибиотика, длительности курса, наличия сопутствующих заболеваний и др.
Одним из наиболее частых побочных эффектов антибиотиков являются нарушения со стороны кишечника, которые проявляются следующими симптомами:
- неустойчивый стул или диарея,
- боль или дискомфорт в животе,
- вздутие живота.
По данным некоторых исследований диарея, связанная с приемом антибиотиков, может развиться у 35% пациентов.
Симптомы чаще всего появляются на 4-й и 10-й день от начала лечения антибиотиками, а у трети пациентов и спустя 4 недели после отмены антибиотиков.
Факторы риска возникновения симптомов кишечной диспепсии при приеме антибиотиков:
- дети младше 6 лет
- пожилые (старше 65 лет)
- одновременный прием 2-х антибиотиков (например, терапия инфекции H.pylori – Хеликобактер пилори)
- длительный курс (более 3 дней)
- повторный курс (в течение текущего года)
- эпизоды кишечных симптомов, связанных с приемом антибиотиков в прошлом
- хронические заболевания ЖКТ
- тяжелые сопутствующие заболевания.
При сочетании нескольких факторов риск развития кишечных симптомов значительно возрастает.
Наиболее часто в амбулаторной практике встречаются следующие фаткоры риска:
- Пожилой возраст (хроническая ишемия слизистой толстой кишки на фон атеросклроза)
- Применение комбинации 2-х антимибиотиков
- Смена антибиотика (на 2-3 день в случае неэффективности антибиотика первой линии)
- Длительный (более 5 дней) курс
- Частые (2-3 раза в год) курсы антибиотиков
Основными причинами развития кишечных симптомов является влияние антибиотиков на слизистую оболочку толстой кишки и нормальную микрофлору. В недавних исследованиях было показано, что антибиотики уменьшают защитный слизистый барьер толстой кишки.
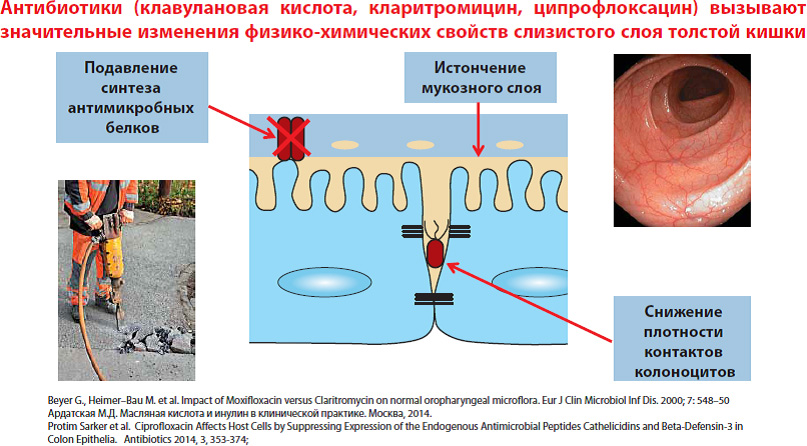
Также происходит уменьшение численности полезной микрофлоры флоры. Наиболее чувствительными к антибиотикам являются микробы, образующие в кишечнике масляную кислоту, кол-во которых, по сравнению даже с биффидо-и лактобактериями значительно снижается.
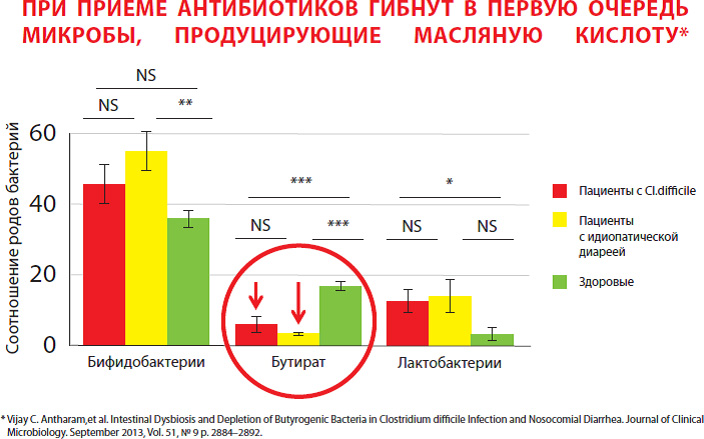
Масляная кислота – основной источник энергии для наших клеток слизистой толстой кишки, регулирует рост и правильное их развитие, и тем самым способствует целостности защитного кишечного барьера. Кроме того, масляная кислота регулирует водно-электролитный баланс, всасывая излишки жидкости из просвета кишки и обладает противовоспалительным действием. Дефицит масляной кислоты приводит к снижению энергообеспечения и нарушению нормального функционирования клеток кишечника и еще больше усугубляет повреждение слизистого кишечного барьера.
Кроме того, нарушается микробный баланс в толстой кишке и увеличивается количество условно-патогенных микроорганизмов. Особенно опасно в этом случае активное размножение Сlostridium difficile (Клостридиум дефициле). В крайних случаях это может привести к достаточно тяжелому заболеванию кишечника – псевдомембранозному колиту.
Почему важно предотвратить развитие кишечных симптомов при приеме антибиотиков?
Если возникает диарея и другие симптомы кишечной диспепсии врач вынужден будет отменить Вам прием антибиотиков, а это значит цель лечения – уничтожение инфекции – не будет достигнута. В этом случае повышается вероятность перехода заболевания в хроническую форму, снижается чувствительность инфекции к данным антибиотикам, придется принимать еще один курс антибиотиков из группы резерва.
Определите есть ли у Вас риск возникновения симптомов кишечной диспепсии при приеме антибиотиков?
- мне назначили одновременный прием 2-х антибиотиков (например, терапия инфекции H.pylori – Хеликобактер пилори)
- мне назначили антибиотики на курс более 3 дней
- я буду принимать антибиотики уже второй и более раз в течение текущего года
- у меня раньше были проблемы с кишечником (диарея, неустойчивый стул, дискомфорт в животе) во время приема антибиотиков
- у меня есть хронические заболевания ЖКТ (гастрит, СРК, и др.)
- у меня есть атеросклероз
- мой возраст старше 65 лет
NB! При сочетании нескольких факторов риск развития антибиотико-ассоциированных нарушений кишечника при приеме антибиотиков значительно увеличивается!
Как избежать нежелательных явлений со стороны кишечника при лечении антибиотиками?
Древние мудро говорили: «предупрежден, значит вооружен». Чтобы предупредить развитие нежелательных явлений со стороны кишечника традиционно применяются пробиотики и пребиотики.
Пробиотики — это живые культуры бактерий, аналогичные естественной микрофлоре. Казалось бы, что может быть лучше для восстановления баланса микрофлоры?
Однако, не все так просто! Дело в том, что при прохождении через пищеварительный тракт человека большая часть микроорганизмов, входящих в состав пробиотика, гибнет под влиянием кислоты желудочного сока, желчи и пищеварительных ферментов. Из-за чувствительности к большинству антибиотиков, совместный приём живых пробиотических бактерий с последними может привести к гибели пробиотика или к невозможности полезных бактерий из него размножиться после попадания в кишечник. Пробиотики содержат лишь небольшое кол-во штаммов, в основном биффидо- и лактобактерии и не способны восполнить все многообразие микрофлоры (более 10 000 видов), в том числе и важнейших для кишечника бактерий, продуцирующих масляную кислоту, дефицит которой, как уже говорилось выше, является одним из ключевых факторов развития кишечной диспепсии при приеме антибиотиков.
Пребиотики — это пищевые волокна, в основном углеводы, которые не перевариваются человеком, но служат питательной средой для микрофлоры, стимулируя её рост и жизнедеятельность. Однако, пребиотики действуют только в начальных сегментах толстой кишки, и не достигают нижележащих отделов, где микрофлора остается без питательной поддержки.
Появление препаратов нового поколения, позволило решить эти проблемы.
Закофальк содержит готовую масляную кислоту в стандартной дозе, пребиотик инулин, которые заключены в инновационную лекарственную форму, доставляющие активные вещества напрямую в толстую кишку и распределяющие их на всем ее протяжении, вплоть до прямой кишки.
Масляная кислота обеспечивает энергией клетки кишечника, оказывает противовоспалительное действие, и тем самым защищает слизистый кишечный барьер от повреждения. Кроме того, масляная кислота регулирует водно-электролитный баланс в кишке и тем самым противостоит развитию диареи. Поскольку, это метаболит нормальной микрофлоры, то в отличие от пробиотиков, масляная кислота не повреждается антибиотиками.
Инулин стимулирует рост собственной нормальной флоры толстой кишки, в том числе и бактерий образующих масляную кислоту, в результате чего, повышается концентрация и эндогенной масляной кислоты в просвете кишки.
Лекарственная форма таблетка NMX позволяет избежать потерь действующих веществ в желудке и тонкой кишке и благодаря инновационной технологии замедленного высвобождения распределяет их на всем протяжении толстой кишки.
Таким образом, Закофальк восполняя дефицит масляной кислоты в толстой кишке, возникающий при лечении антибиотиками предотвращает развитие симптомов кишечной диспепсии.
Несмотря, на то что Закофальк зарегистрирован как БАД, его эффективность и безопасность подтверждена как зарубежными, так и российскими клиническими исследованиями, которые позволили включить его в рекомендации по лечению дисбиоза, разработанные Научным общество гастроэнтерологов России и Российским научным медицинским обществом терапевтов.
Как принимать Закофальк для предотвращения кишечных симптомов при антибиотикотерапии?
Закофальк принимается с первого дня приема антибиотиков 2 таблетки однократно или раздельно до еды, в течение 14 дней (1 упаковка препарата на курс).